Resumen
La tos es un síntoma que afecta a una gran parte de la población general y puede provocar el deterioro de la calidad de vida de la persona. Es un síntoma frecuente de diversos trastornos respiratorios, como asma, bronquitis crónica y bronquiectasia. Otros trastornos relevantes en que la tos es frecuente son el reflujo gastroesofágico y la secreción posnasal. La tos es causada por la estimulación física o química de receptores irritantes en la laringe, tráquea o árbol bronquial y según su intensidad y frecuencia, puede resultar muy molesta para el paciente. La tos nocturna representa un reto particular, pues incide directamente en la calidad de vida del paciente al interferir con su descanso e incluso con su capacidad para conciliar el sueño. El empleo de fármacos que ayudan al control y resolución de la tos constituye una fuente de alivio para el paciente, sobre todo cuando se combinan diferentes tipos de medicamentos para tratar las distintas manifestaciones de la tos.
Palabras clave: tos, tos nocturna, mucolíticos, antitusígenos, calidad de vida
Abstract
Cough is a symptom that affects a large proportion of the general population and can cause a deterioration of an affected person’s quality of life. Cough is a common symptom in various respiratory disorders, such as asthma, chronic bronchitis and bronchiectasis. Other important disorders where cough is common are gastro-esophageal reflux and postnasal secretion. Cough is provoked by physical or chemical stimulation of irritant receptors in the larynx, trachea or the bronchial tree, and depending on its frequency and intensity, can be very troublesome for the patient. Nocturnal cough is particularly challenging, as it directly affects the patient’s quality of life by interfering with sleep and resulting in sleep deprivation or inability to fall asleep. Using drugs that help to control and eradicate this symptom provides the patient with the needed relief, especially when combined to encompass different manifestations of cough.
Keywords: cough, nocturnal cough, mucolytics, antitussive, quality of life
Introducción
Entre los principales motivos que llevan al paciente a la consulta se encuentra la tos, que representa hasta 30 millones de visitas clínicas por año, de las cuales 40% se hacen al neumólogo.1 En niños, la tos como motivo de consulta se relaciona con 3 a 5% de las consultas pediátricas en menores de 5 años.2 La tos es un reflejo primitivo innato que actúa como parte de las respuestas protectoras del sistema inmunitario ante materiales extraños.1 La acción de la tos permite la eliminación de moco, sustancias nocivas e infecciones de la laringe, tráquea y bronquios mayores. Las alteraciones en el reflejo de la tos o su ausencia son peligrosas e incluso pueden resultar letales en caso de enfermedad. Las mujeres suelen presentar tos crónica con más frecuencia que los varones y tienen una sensibilidad mayor del reflejo de la tos. La tos, cuando se presenta por la noche, provoca angustia en el paciente y altera la calidad del sueño.3 La prevalencia de tos nocturna es elevada. En un estudio que incluyó a 18,277 sujetos de 16 países se evidenció la presencia de tos nocturna, definida como aquella que despierta a la persona del sueño, en 30% de los casos, con tos productiva en 10% y tos no productiva en 10%.4
La tos se relaciona con diversos padecimientos y etiologías. Dado que no existen herramientas clínicas objetivas para medir o cuantificar la tos, su evaluación es inicialmente subjetiva y muy variable. Por la naturaleza vaga de la tos, junto con el riesgo de una etiología subyacente insidiosa, su fuerte impacto sobre la calidad de vida y la falta de herramientas de valoración, la tos debe evaluarse y tratarse como un tema delicado hasta que pueda aislarse una fuente benigna.1
Fisiopatología de la tos
La tos es un reflejo de protección que en general no puede controlarse. Su acción despeja las vías respiratorias y ayuda a expulsar el exceso de secreciones. Cuando una persona tose, el aparato de la glotis se cierra y la presión intratorácica aumenta de forma subsecuente. A esto le sigue la expulsión forzada del contenido de las vías respiratorias por la glotis hacia el espacio faríngeo y después fuera del cuerpo. Dado que este proceso implica una fuerza considerable (en algunos casos la velocidad de la exhalación supera los 800 km/h), las secreciones mucosas alojadas en las paredes de los conductos respiratorios se aflojan y expulsan.1
La tos inicia con una irritación química en los receptores de los nervios periféricos en el interior de la tráquea, la carina, las ramificaciones de las vías respiratorias de gran tamaño y las vías más pequeñas y distales, así como en la faringe. Los receptores en estos sitios responden a los estímulos mecánicos y químicos. Los receptores químicos son sensibles al ácido, al calor y a compuestos similares a capsaicina mediante la activación del receptor de capsaicina tipo 1. Además, hay varios receptores sensoriales neurales capaces de estimular el reflejo de la tos, los cuales se ubican en los canales auditivos externos, senos paranasales, tímpano, faringe, diafragma, pleura, pericardio y región gástrica. Son receptores mecánicos que son estimulados de forma secundaria a la acción de desencadenantes como el tacto o el estiramiento. Los receptores sensoriales se clasifican en:
- Receptores de adaptación rápida. Son neuronas sensoriales mielinizadas de respuesta rápida que responden en 1 o 2 segundos y tienen una velocidad de conducción de 4 a 18 m/s. Están especializados para detectar el colapso o el estrechamiento de las vías respiratorias y responder a los cambios dinámicos de la distensibilidad pulmonar. Se desensibilizan ante la inflación prolongada de las vías respiratorias, por lo que no pueden moderar los reflejos de inflación crónica de los pulmones. Estos cambios pueden incluir broncoespasmo con constricción de las vías respiratorias, tapones de moco con obstrucción de las vías respiratorias o cualquier otro cambio fisiológico en la biomecánica de las mismas.1
- Receptores de estiramiento de adaptación lenta. Son muy sensibles a las fuerzas mecánicas que actúan en las vías respiratorias, pero funcionan mucho más lento que sus contrapartes de acción rápida. Se encuentran en mayor número dentro del árbol bronquial y los alvéolos de los pulmones y se relacionan con la sensación de estiramiento de las vías respiratorias que ocurre en la hiperinflación, pero no se sensibilizan a la hiperinflación crónica. Asimismo, inducen la exhalación una vez que los pulmones alcanzan un volumen fisiológico preestablecido para evitar el barotrauma.1
- Fibras C. Estas comprenden la mayor parte de la innervación sensorial aferente a los pulmones. Son neuronas sin mielina similares a los nervios sensoriales somáticos que se encuentran en otros sitios del cuerpo, con una velocidad de conducción promedio de 2 m/s. A diferencia de los dos receptores anteriores, estas neuronas son relativamente insensibles a la estimulación mecánica y sólo transmiten al sistema nervioso central la información de la irritación química. Algunos de los irritantes químicos conocidos incluyen capsaicina, bradicinina, ácido cítrico, solución salina hipertónica y dióxido de sulfuro.1
Esta información sensorial proveniente de los receptores periféricos viaja por el par craneal X o nervio vago hasta los centros respiratorios en el cerebro dentro del tronco encefálico, la médula oblongada y el puente. Si bien no se entiende su funcionamiento por completo, el centro de la tos en el cerebro no es necesariamente un sitio centralizado; más bien, es una modulación del centro respiratorio inherente del cerebro.1
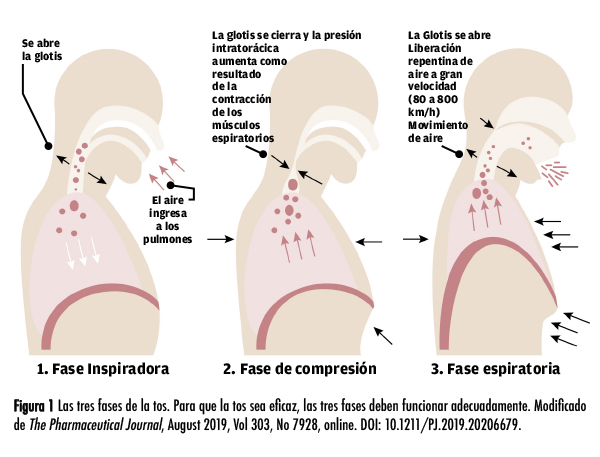
El mecanismo de acción de la tos se clasifica en tres fases: fase de inspiración, fase de compresión y fase espiratoria (fig. 1). Durante la fase de inspiración, la inhalación genera un aumento de volumen dentro del sistema pulmonar. Dicho volumen es necesario para lograr un movimiento de aire que permita generar la tos. La fase de compresión está marcada por la combinación del cierre de la laringe con la contracción de los músculos de la exhalación, como los intercostales, el diafragma y los abdominales, lo cual conduce a un aumento neto de la presión intratorácica sin que ocurra el movimiento de aire. La fase espiratoria consiste en la abertura rápida de la glotis que ocasiona un rápido flujo espiratorio de grandes volúmenes de aire. Dicho flujo causa vibraciones dentro de la laringe y la faringe que causan el sonido característico de la tos. A lo largo de este proceso las vías respiratorias se comprimen, lo que resulta en una disminución neta del volumen intratorácico. Luego de la exhalación puede ocurrir inhalación de rebote, dependiendo de la duración del episodio de tos, así como del volumen de aire desplazado, como compensación a la hipoxia o inhalación reflexiva.1
Tipos de tos y sus causas
La tos puede clasificarse en aguda, subaguda y crónica, así como en productiva (húmeda) o no productiva (seca), además de diurna y nocturna. Se dice que la tos es aguda si su duración es menor de 3 semanas y suele ser autolimitada. La tos subaguda es aquella que dura entre 3 y 8 semanas; también suele ser autolimitada, pero requiere de una atención médica más detallada para poder identificar señales de alerta de empeoramiento. La tos crónica es aquella que dura más de 8 semanas y se relaciona con tabaquismo, asma, síndrome de goteo posnasal o enfermedad por reflujo gastroesofágico. Requiere de una valoración clínica detallada.5
La tos productiva o húmeda es aquella que produce expectoración a partir de las vías respiratorias inferiores. La secreción mucosa que se expulsa se conoce como esputo y se forma por el aumento de secreciones bronquiales o acumulación de otras sustancia. Las características del esputo varían de acuerdo con el padecimiento que las provoque y es posible que en un mismo padecimiento el esputo vaya cambiando con la evolución. Las secreciones acumuladas provocan la tos y causan la expectoración. La tos no productiva o seca es aquella en que no hay expectoración. Suele provocar dolor de garganta o tórax e irritación, además de que afecta el descanso de quien la presenta.6
Estudios en pacientes hospitalizados con tos sometidos a estudios diagnósticos detallados sugieren que las causas subyacentes más frecuentes de tos recurrente son el asma, bronquitis bacteriana prolongada, enfermedades crónicas del oído, nariz y garganta, reflujo gastroesofágico y respuesta bronquial prolongada después de infecciones como por virus sincitial respiratorio, rinovirus o pertussis (tos posterior a infección). Sin embargo, a menudo las causas subyacentes no son obvias (tos inespecífica).7
La tos nocturna puede clasificarse de acuerdo con sus causas en respiratoria, no respiratoria (cuadro 1) y sistémica. Las causas respiratorias más frecuentes de tos crónica incluyen goteo posnasal, haber padecido una infección respiratoria y asma; factores ambientales; fármacos; enfermedades de las vías respiratorias superiores y otras. Entre las causas no respiratorias están la enfermedad por reflujo gastroesofágico y la insuficiencia del ventrículo izquierdo. De todas estas alteraciones, la tos como variante de asma, la enfermedad por reflujo gastroesofágico y el síndrome de tos de vías respiratoria superiores se conocen como la tríada patógena y constituye el 90% de los casos.2,3
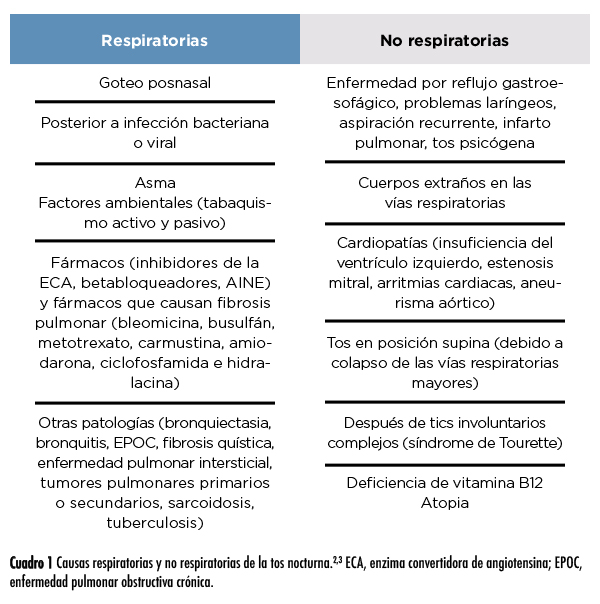
Los mecanismos implicados en la tos nocturna son múltiples y hay una amplia gama de factores etiológicos relacionados. Por ejemplo, en el paciente atópico en edad pediátrica, la tos nocturna es un equivalente del síndrome respiratorio alérgico en su forma bronquial. En niños entre 3 y 14 años, se ha establecido una relación entre la tos nocturna y la atopia.2
Después de una infección viral se presentan varios cambios patológicos en las vías respiratorias y estos pueden persistir durante días o semanas. El daño de las mucosas puede resultar ya sea de un ataque viral directo o de la acción de los mediadores inmunológicos activos liberados. La alteración de la integridad de la superficie epitelial permite la penetración de irritantes a receptores hipersensibilizados, lo que resulta en tos refleja y/o broncoconstricción.8
De igual modo, son múltiples los procesos respiratorios que se acompañan de tos nocturna, pero ésta es altamente sugestiva de asma cuando se presenta junto con sibilancias provocadas por actividad física o en forma de tos nocturna libre de infecciones virales. En ocasiones, el diagnóstico de asma se establece sin que existan sibilancias manifiestas y en su lugar hay una tos seca, que no cede, espasmódica y con frecuencia nocturna como única indicación de la presencia de una leve obstrucción de los pequeños bronquios.2
Los pacientes con tos como variante de asma tienen esta como principal manifestación. Es particularmente frecuente en niños y en ocasiones empeora durante la noche. La tos como variante de asma debe diferenciarse de la bronquitis eosinofílica, que se relaciona con tos y eosinófilos en esputo, pero con valores normales de función pulmonar en la espirometría.2
Valoración y diagnóstico
La tos nocturna debe valorarse en cuanto a su intensidad, gravedad, frecuencia y sensibilidad. Algunos aspectos que deben considerarse en la valoración de la tos nocturna incluyen:
- Tos que empeora en posición supina (goteo posnasal, reflujo gastroesofágico, bronquitis crónica, bronquiectasia e insuficiencia cardiaca)
- Esputo claro (mecanismo de hipersensibilidad)
- Esputo purulento (sinusitis, bronquiectasia, posible tuberculosis)
- Esputo teñido de sangre (neoplasias, tuberculosis y bronquiectasia)
- Tos no productiva (tratamiento con inhibidores de la ECA).
- La mejoría de la tos con antihistamínicos confirma la presencia de síndrome de tos de vías respiratorias superiores.
Los síntomas de alerta de la tos nocturna crónica son el esputo abundante (bronquiectasia), hemoptisis (neoplasia, tuberculosis), síntomas sistémicos (tuberculosis, linfoma, neoplasias pulmonares primarias o secundarias) y disnea importante (EPOC, neumopatía fibrótica). Debe interrogarse sobre antecedentes de fiebre, pérdida de peso, sudores nocturnos y fatiga progresiva.3
En la exploración física se debe revisar si hay dedos en palillo de tambor, que son indicativos de vasculitis, sarcoidosis y neoplasias; edema de los pies y linfadenopatía. Asimismo, analizar desviación del tabique nasal, hipertrofia de los cornetes, pólipos y sinusitis; inflamación de la membrana timpánica o el canal externo; sibilancias bilaterales en EPOC, asma bronquial, insuficiencia cardiaca; sibilancias que indiquen obstrucción por un cuerpo extraño o tumor.3
Con la tos crónica es importante obtener una radiografía torácica. Esta es normal en casos de tos crónica con inhibidores de la ECA, goteo posnasal, enfermedad por reflujo gastroesofágico y asma, que ocurren en 90% de los casos. Los análisis de esputo son esenciales siempre que sea posible y si éste es purulento, se requiere un cultivo bacteriano; en caso de duda, se recomienda un cultivo micobacteriano. Por su parte, se realiza citología para detectar células neoplásicas y descartar bronquitis eosinofílica. Otros estudios de gabinete y laboratorio incluyen velocidad de eritrosedimentación y proteína C reactiva para infección, neoplasia y conectivopatías; aglutinina en frío para M. pneumoniae; ELISA para detectar VIH; cultivo de secreciones nasofaríngeas para detectar B. pertussis; análisis de esputo inducido cuando éste no puede obtenerse con facilidad; prueba de provocación bronquial con metacolina o histamina para asma bronquial; broncoscopia después de excluir otras causas y ante la sospecha de inhalación de cuerpo extraño o por placa torácica anormal, hemoptisis, lesiones obstructivas o infiltrados que no son diagnósticos; ecocardiografía en caso de cardiopatías; y manometría esofágica o pH esofágico ambulatorio de 24 horas para reflujo gastroesofágico. Los pacientes con tos nocturna crónica aislada con una exploración física, radiografía torácica y espirograma normales tienen pocas probabilidades de tener un trastorno pulmonar de gravedad.3
Tos nocturna y calidad de vida
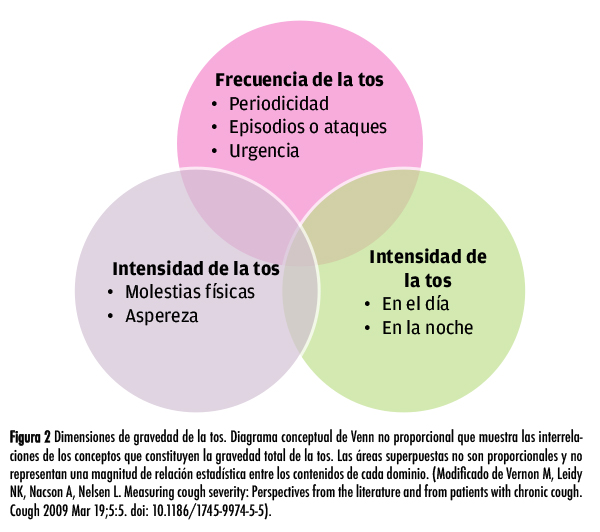
Independientemente del trastorno que la provoque y del tipo de tos que se trate, la tos nocturna que interfiere con el sueño tiene un efecto adverso marcado sobre la calidad de vida. En un grupo focal se determinó que los pacientes con tos crónica perciben la gravedad de la misma en términos de frecuencia, intensidad y grado al que altera su vida. Estos factores están interrelacionados y claramente la tos más frecuente e intensa es la que causa mayores alteraciones (fig. 2), lo cual suele llevar a la persona a buscar atención médica. En una encuesta realizada en el Reino Unido se encontró que la mayoría de las personas que informan tos se encuentran angustiadas, enojadas, ansiosas y deprimidas, y 64% considera que la tos interfiere con su vida social.9
Impacto de la tos
La tos crónica, tanto diurna como nocturna, tiene efectos negativos a diferentes niveles, alterando la vida del paciente si no se consigue implementar un tratamiento eficaz. Estas complicaciones incluyen:
- Complicaciones físicas. La tos genera presiones intratorácicas e intraabdominales muy elevadas destinadas a eliminar irritantes dañinos de las vías respiratorias. La tos vigorosa puede resultar en forma directa en traumatismo tisular que provoca síntomas como dolor torácico, ronquera y, en casos raros, fracturas costales y hernias. Muchos pacientes informan también arcadas y vómito, mareo, incontinencia por estrés, cefalea y agotamiento físico, que puede deberse tanto al esfuerzo físico generado por la tos prolongada como a la falta de sueño cuando la tos es nocturna.9
- Complicaciones sociales. Muchos pacientes solicitan ayuda para la tos crónica debido a los efectos que tiene sobre su vida social. Un estudio reciente encontró que la interferencia de la tos sobre actividades de estilo de vida y entretenimiento era la queja más frecuente en relación con la tos en el ámbito social (80% de los individuos) y una tercera parte de los pacientes menores de 65 años de edad se quejaban que su tos nocturna obligaba a sus parejas a dormir en otra habitación debido a que tosían durante la noche. La vergüenza causada por toser en lugares públicos y en el trabajo se complica por la impresión de amigos o colegas que asumen que el paciente tiene una enfermedad contagiosa o es un fumador empedernido. La incapacidad de suprimir la tos en lugares silenciosos, como la iglesia o el cine, puede modificar la asistencia del paciente a estos lugares.9
- Complicaciones psicológicas. Un estudio prospectivo encontró que 53% de los pacientes estudiados en una clínica especializada en tos cumplía los criterios diagnósticos para depresión usando la escala de depresión del Centro para Estudios Epidemiológicos (CES-D). La prevalencia de depresión y ansiedad en pacientes que asistían a una clínica para la tos en el Reino Unido fue de 15.8 y 33.3%, respectivamente, usando la Escala de Ansiedad y Depresión Intrahospitalaria (HADS). No es sorprendente que el aumento en los niveles de depresión y ansiedad se relacione con una peor calidad de vida en pacientes con tos.9
La tos crónica sin duda se relaciona con un fuerte impacto físico, social y psicológico. Esto es particularmente cierto en pacientes que se presentan con tos crónica, muy frecuente o que interfiere con el sueño, sin considerar que el impacto para algunos pacientes con enfermedades respiratorias crónicas probablemente se subestime.9
Tratamiento
Para el tratamiento sintomático de la tos debe considerarse en primer lugar que casi todas las patologías pulmonares se acompañan del reflejo de la tos, sea o no productiva, y que el primer paso debe ser implementar un tratamiento etiológico, para determinar si es necesario iniciar un tratamiento farmacológico.6
Tratamiento farmacológico
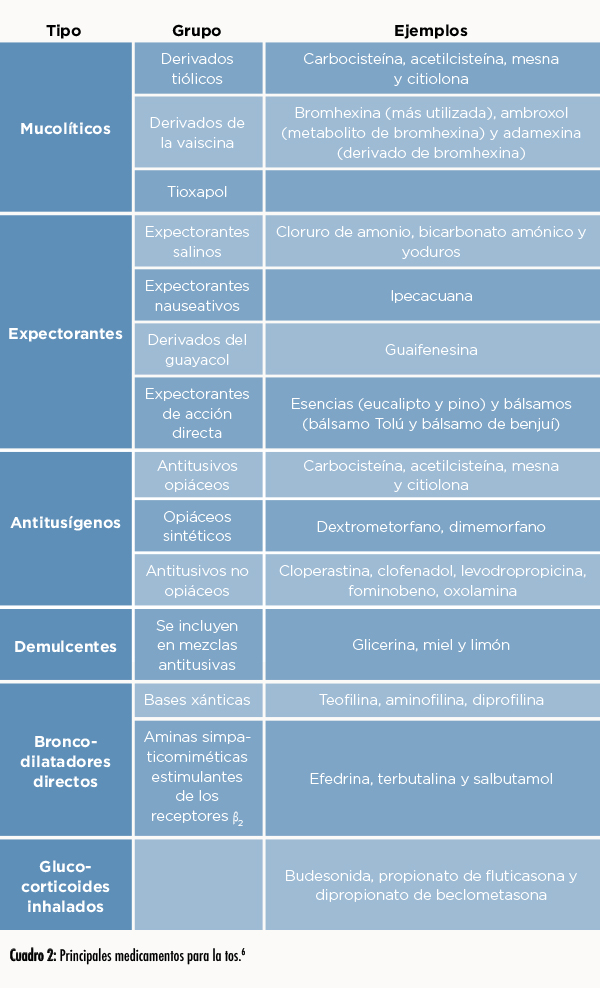
Los principales tipos de medicamentos que se emplean para el tratamiento de la tos incluyen los mucolíticos, expectorantes, antitusígenos, demulcentes, broncodilatadores directos y antiinflamatorios glucocorticoides (cuadro 2).6
Los mucolíticos se administran para la tos productiva. Su acción consiste en disminuir la viscosidad de las secreciones y facilitar su expulsión a través de la tos. Favorecen la depuración mucociliar y disminuyen la retención de mucosidad, siendo particularmente útiles si las secreciones son viscosas y abundantes. En casos en que el esputo es infeccioso, facilitan la acción del antibiótico en el sitio de infección.6
Los expectorantes se utilizan en la tos productiva por su acción estimulante de los mecanismos de eliminación de secreciones, como el movimiento mucociliar. Asimismo, tienen una acción irritante para los bronquios, lo que facilita la eliminación del esputo, aumentando la actividad de las glándulas secretoras con una mayor fluidez del moco bronquial. De este modo, a diferencia de los mucolíticos, los expectorantes de acción refleja irritan las terminaciones sensitivas del nervio vago en la mucosa gástrica, incrementando la secreción de las glándulas bronquiales.6
Los antitusígenos se utilizan para la tos seca o no productiva, cuando el descanso se ve amenazado o es imposible conciliar el sueño, si hay irritación bronquial que causa episodios posteriores de tos o si la tos es muy molesta o tiene el potencial de causar graves complicaciones. No deben administrarse por sí solos en la tos productiva debido a que pueden originar una retención de las secreciones del árbol bronquial, lo que disminuye la resistencia pulmonar frente a las infecciones y además hace más difícil la ventilación alveolar.6
Los demulcentes son de utilidad para la tos de las vías respiratorias superiores, pues forman una capa protectora sobre la mucosa faríngea irritada. Incluyen glicerina, miel y limón.6
Los broncodilatadores directos y los antiinflamatorios glucocorticoides inhalados no son útiles en el tratamiento de la tos a menos que se trate de asma u otros cuadros de tos que se acompañen de broncoespasmo. Los glucocorticoides inhalados a dosis bajas son poco absorbibles y no tienen los efectos adversos de los corticoides sistémicos, aunque sólo se reservan para los casos más graves o resistentes.6
Existen también combinaciones de fármacos pertenecientes a diferentes grupos que conjuntan sus principios activos con diferente acción, potenciando los beneficios de ambos. Dado que la tos suele relacionarse con secreciones, el empleo de mucolíticos con antitusígenos es de utilidad, ya que la eliminación de la tos es gradual y su presencia durante el proceso agudo favorece la salida de secreciones si éstas son más fluidas. Un ejemplo es la combinación de codeína (antitusígeno) con bromhexina (mucolítico). Codeína ha demostrado ser un antitusivo eficaz en un gran número de estudios cuando se usa para tratar la tos de diversas causas, incluyendo enfermedades respiratorias crónicas. Por su parte, bromhexina es un mucolítico que activa la síntesis de sialomucinas, restableciendo la viscosidad y elasticidad de las secreciones bronquiales, lo que facilita su transporte mucociliar y resulta en una mejor movilización de la expectoración y un drenaje bronquial eficaz. Facilita la eliminación de secreciones tenaces y aumenta la síntesis de surfactante, ya que produce hasta 10 metabolitos, entre ellos el ambroxol. Asimismo, activa las funciones ciliares, lo que estimula el transporte de las secreciones.10
Otras medidas
A los fumadores debe pedírseles que dejen el hábito. La tos debe mejorar en un lapso de 8 semanas de haber suspendido el tabaquismo. En caso de tos por inhibidores de la ECA, la mejoría ocurre en un lapso de 4 semanas de suspender el tratamiento; si persiste luego de suspender los inhibidores de la ECA, debe pensarse en otras causas de tos. Asimismo, sobre todo en caso de tos por asma, debe aconsejarse al paciente que se mantenga alejado de contaminantes e irritantes ambientales y ocupacionales conocidos.3
En todos los casos, hay diversas recomendaciones que alivian la tos y funcionan como medidas coadyuvantes, como: (1) mantener un consumo abundante de líquidos (1 a 2 L de agua al día) para mantener la hidratación de las vías respiratorias y favorecer la formación de mucosidades más fluidas; (2) usar humidificadores para facilitar la hidratación y potenciar los efectos de la ingestión de agua (incluso hay humidificadores a los cuales pueden incorporarse esencias con acción balsámica, como eucalipto, gomenol, cineol); (3) para el descanso nocturno se aconseja usar dos almohadas para elevar la cabeza, mantener la habitación bien ventilada y despejar el cuello de ropa; y (4) para la tos expectorante, realizar un lavado usando agua de mar isotónica en las fosas nasales antes de ir a dormir.6
Referencias
- Sharma S, Hashmi MF, Alhajjaj MS. Cough. [Actualizado en 2019 Nov 16]. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan-.
- Machado del Risco, E; Pérez Fabelo M, Pérez Rojas J, Hinea Pérez J. Relación entre Tos Seca Nocturna y Atopia en niños entre 3 y 14 años. AMC [online]. 2009;13(3).
- Singh DP, Jamil RT, Mahajan K. Nocturnal Cough. [Actualizado en 2020 Jan 17]. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan-.
- Janson C, Chinn S, Jarvis D, Burney P. Determinants of cough in young adults participating in the European Community Respiratory Health Survey. Eur Respir J 2001 Oct;18(4):647-54.
- The Pharmaceutical Journal, August 2019;303(7928):online | DOI: 10.1211/PJ.2019.20206679
- Font E. Fármacos para el tratamiento de la tos. Offarm 2003;22(11):70-78.
- Jurca M, Ramette A, Dogaru CM et al. Prevalence of cough throughout childhood: A cohort study. PLoS One. 2017 May 24;12(5):e0177485. doi: 10.1371/journal.pone.0177485.
- Toop LJ, Howie JG, Paxton FM. Night cough and general practice research. J R Coll Gen Pract 1986 Feb;36(283):74-7.
- Young EC, Smith JA. Quality of life in patients with chronic cough. Ther Adv Respir Dis 2010 Feb;4(1):49-55. doi: 10.1177/1753465809358249.
- PLM Latinoamérica. IPP Kodel. https://www.medicamentosplm.com/Home/productos/kodel_jarabe/38/101/63555/94